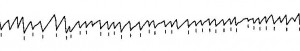Gleichgewichtsstörungen, Schwindelgefühle  Schwindelgefühle kommen häufig vor! Alle Organe – Sinnesorgane, Nerven, Gehirn, Muskeln – die am Gleichgewichtsgefühl beteiligt sind, können im Falle ihrer Störung zu Beeinträchtigungen des Gleichgewichtsgefühls führen. Dementsprechend vielfältig sind die Krankheiten, die Schwindelgefühle verursachen können. Und dementsprechend vielfältig sind auch die notwendigen Untersuchungsmethoden.
Schwindelgefühle kommen häufig vor! Alle Organe – Sinnesorgane, Nerven, Gehirn, Muskeln – die am Gleichgewichtsgefühl beteiligt sind, können im Falle ihrer Störung zu Beeinträchtigungen des Gleichgewichtsgefühls führen. Dementsprechend vielfältig sind die Krankheiten, die Schwindelgefühle verursachen können. Und dementsprechend vielfältig sind auch die notwendigen Untersuchungsmethoden.
Ein großer Teil der Schwindelerkrankungen hat Ursachen, die nicht in den Gleichgewichtsorganen selbst liegen. Jeder weiß, dass man zum Beispiel bei zu niedrigem Blutdruck schwindelig werden kann! Grundsätzlich können alle Stoffwechselerkrankungen zu Schwindel führen. Herzkrankheiten, Hormonstörungen, Erkrankungen des Nerven- und Muskelsystems auch. Besonders im Sommer kommt es immer wieder zu Schwindelbeschwerden, weil viele Leute einfach zu wenig trinken! – Diese genannten Erkrankungen gehören nicht zur HNO-Heilkunde und müssen in den entsprechenden Fachrichtungen untersucht und behandelt werden.
Aber bei einem wichtigen Teil der Schwindelerkrankungen liegen die Ursachen in den Gleichgewichtsorganen selbst! Und da die Gleichgewichtsorgane an die Innenohren angekoppelt sind und sich sogar den „Hör- und Gleichgewichtsnerven“ („Nervus stato-acusticus“) teilen, ist die HNO-Heilkunde normalerweise die erste Anlaufstation bei Schwindelerkrankungen.
Gleichgewichtsorgan, Vestibularorgan
Die Gleichgewichtsorgane haben zwei Messsysteme. Ein Messsystem besteht aus zwei kleinen „Blasen“, die aufeinander senkrecht stehen. Diese „Blasen“ haben lustige Namen: „Sacculus“ und „Utriculus“. In ihnen befinden sich kleine Steinchen („Otolithe“, Kristalle), die der Schwerkraft folgend nach unten sinken und dabei kleine Sinneshärchen in Richtung Erdmittelpunkt auslenken. Dieses System wird dementsprechend auch „Otolithensystem“ oder „Otolithenapparat“ genannt. Dann gibt es noch drei nahezu kreisförmig gebogene „Bogengänge“. In den Bogengängen befindet sich eine träge Flüssigkeit – „Endolymphe“ – die bei Drehungen in ihrer Trägheit verharren „will“ und dabei ebenfalls Sinneshärchen auslenkt. Die drei Bogengänge stehen jeweils paarweise aufeinander senkrecht, sodass jede Drehbewegung – egal wie die Drehachse im Raum liegt – eine Kombination aus einem oder mehreren Bogengängen anspricht und somit absolut sicher identifiziert werden kann. Dieses Messsystem wird entsprechend „Bogengangsystem“ genannt. Der Otolithenapparat misst – physikalisch gesprochen – „Linearbeschleunigungen“ und das Bogengangsystem misst – physikalisch gesprochen – „Winkelbeschleunigungen“.
Wie kann man als Arzt in diesem „Dschungel“ unzähliger möglicher Ursachen sein Ziel – die richtige Diagnose – finden?
Wie immer in der Medizin -und nicht nur dort! – gibt es meistens ein passendes „Handwerkszeug“.
Diagnostik
Ein wichtiger Teil der Informationsgewinnung ist die Krankengeschichte, die „Anamnese“. Allein aus der Beschreibung des Schwindels kann man schon ziemlich gut erkennen, welche Erkrankungen in Frage kommen und welche nicht. Eine – wichtige! – Einteilung der Schwindelgefühle in „systematische“ und „nicht-systematische“ Schwindelformen bringt uns der Diagnose schon sehr viel näher! Wenn zum Beispiel einer der Bogengänge nicht richtig funktioniert, dann treten Störungen auf bei allen Drehungen, die die Achse des gestörten Bogenganges ansprechen. Die Folge ist ein „Drehschwindel“. Je nach betroffenem Bogengang kann die Drehrichtung des Drehschwindels variieren. Und wenn die Störung im Otolithenapparat liegt, dann hat man Probleme auch dann, wenn man sich nicht dreht! Dann hat man plötzlich das Gefühl, die Vertikalen seien nicht mehr vertikal und der Boden stehe schief. Oder man hat das Gefühl, mit dem Aufzug aufwärts oder abwärts zu fahren. „Dreh-, Schwank- oder Liftschwindel“ gehören zu den „systematischen“ Schwindelformen. „Nicht-systematische“ Schwindelformen wie z. B. allgemeine Unsicherheitsgefühle, Benommenheitsgefühle, Gefühl wie „auf Watte gehen“ oder „auf Wolken schweben“, „Sternchensehen“, „Schwarzwerden vor Augen“ oder gar Bewusstlosigkeiten haben meistens Ursachen, die nicht in den Gleichgewichtsorganen liegen.
Auch der zeitliche Ablauf ist von wesentlicher Bedeutung. Durchblutungsstörungen (z. B. die „Neuritis vestibularis“ oder der „Morbus Menière„) im Gleichgewichtsorgan sind länger anhaltend als zum Beispiel rein mechanische Störungen („Benigner paroxysmaler Lagerungsschwindel„). Auch lassen sich Durchblutungsstörungen meistens nicht durch falsche Bewegungen auslösen (es gibt Ausnahmen!), mechanische Störungen wie beim benignen paroxysmalen Lagerungsschwindel aber schon. Auch Störungen des venösen Blutrückflusses in den Beinen („Orthostase-Syndrom“) lassen sich durch bestimmte Bewegungen auslösen.
Und dann folgen die eigentlichen Untersuchungen!
Nystagmus
Bei einem Drehschwindel hat man also das Gefühl, als drehe man sich im Raum. Da man sich tatsächlich jedoch in Ruhe befindet, handelt es sich um eine scheinbare Drehung. Nichtsdestoweniger empfindet das Gehirn diese scheinbare Drehung als real. Das Gehirn führt die Augen den vermeintlich aus dem Blickfeld laufenden Gegenständen nach, wodurch es zu einer Augenbewegung kommt. Dieses „Nachführen“ der Augen geschieht bei Gesunden sehr schnell! Es ist ein Reflex: „Vestibulo-Oculärer-Reflex“ („VOR“ – Reflex von den Bogengängen zu den Augenmuskeln). Natürlich können sich die Augen nicht im Kopf um einen vollen Kreis drehen: irgendwo ist ein Endpunkt, der nicht überschritten werden kann. An diesem Endpunkt werden die Augen blitzschnell zurückgeführt und die langsamere Nachführbewegung der Augen beginnt von vorn. Diese „Augenzitterbewegung“ mit einer langsamen (= physiologischen) Komponente und einer schnellen (= Rückstellbewegungs-) Komponente nennt man „Nystagmus„.
Die Richtung des Nystagmus wird traditionell nach der schnellen Komponente benannt, obwohl die langsame Komponente die physilogisch sinnvolle ist: Die schnelle Komponente ist einfach am leichtesten erkennbar! Nystagmen kommen bei gesunden Menschen nur bei tatsächlichen Drehbewegungen vor, denn dafür hat die Evolution ihn ja entwickelt! Ruhenystagmen sind jedoch immer ein Zeichen für eine Störung im Gleichgewichtssystem.
Die Untersuchung der Nystagmen ist also ein wichtiger Bestandteil jedweder Untersuchung der Gleichgewichtsorgane. Liegt überhaupt ein Ruhenystagmus („Spontannystagmus“) vor? Oder kann man einen Nystagmus durch bestimmte Bewegungen provozieren? Reagieren die Gleichgewichtsorgane auf Drehbewegungen – oder überhaupt! – seitengleich oder seitendifferent mit der „Produktion“ eines Nystagmus‘?
Und wie kann man das alles untersuchen?
Es geht ganz einfach – und es geht auch komplizierter (aber dafür genauer)!
Bei der einfachen Untersuchung schaut man sich die Augen der Patienten einfach an: Haben sie einen Nystagmus oder nicht? Da sich Nystagmen unterdrücken lassen (durch Fixation eines festen Bildpunktes mit den Augen), muss man eine Fixation ausschließen. Außerdem hat man als Arzt mit bloßen Augen Schwierigkeiten, kleine Nystagmen zu erkennen. Schon vor langer Zeit hat deshalb Professor Dr. Frenzel eine Brille entwickelt, mit deren Hilfe man gut Nystagmen untersuchen kann. Die Frenzelbrille hat dicke Gläser von + 15 Dioptrien. Bei dieser Brillenstärke kann kein Patient einen festen Punkt im Raum fixieren. Gleichzeitig sieht der Arzt die Nystagmen durch ein Vergrößerungsglas von 15 dptr. Und dann ist die Brille von innen noch beleuchtet! Man kann also den Untersuchungsraum etwas abdunkeln, sodass die Patienten erst recht nichts aus der Umgebung erkennen können und gleichzeitig sieht der Arzt auf die beleuchteten Augen! Eine geniale Erfindung! – Wie solch ein Nystagmus aussieht, kann man in diesem kleinen Video sehen.
In neuerer Zeit gibt es technische Methoden, die die Nystagmusuntersuchung und -auswertung erleichtern. Etwas älter ist die Methode, elektrisch Nystagmen aufzuzeichnen: Unsere Augen sind kleine elektrische Dipole – also vergleichbar kleinen Batterien. Mit Geräten, die ähnlich funktionieren wie ein EKG kann man die Nystagmen registrieren. Diese Untersuchung heißt dann entsprechend „Elektronystagmographie“ und wird „ENG“ abgekürzt. Moderner ist die Erfassung der Augenbewegungen unter einer Abdunkelung mit Hilfe einer kleinen Infrarotkamera. Diese Untersuchungsmethode heißt „Videookulographie“ und wird „VOG“ abgekürzt. Wird der Nystagmusbefund anschließend noch durch Computer analysiert, dann spricht man von „Computer-Nystagmographie“ („CNG“).
Neben den Untersuchungen auf Spontan- und Provokationsnystagmus möchte man aber gerne noch die Funktion der Gleichgewichtsorgane („Labyrinthe“) testen. Der natürlichste Test besteht darin, dass man die Patienten dreht. Am besten auf einem Drehstuhl. Am besten mit einem Elektromotor. Am besten noch mit elektronischer Regelung, sodass die Drehbeschleunigung und die Drehgeschwindigkeit exakt einzustellen sind. Bei einer Drehung nach rechts werden die Augen langsam nach links geführt und die schnelle Rückstellbewegung ist dann wieder nach rechts – also in Drehrichtung. Eine Drehung nach rechts macht einen Nystagmus nach rechts. Eine Drehung nach links macht einen Nystagmus nach links. Beim plötzlichen Anhalten des Drehstuhls kehren sich die Nystagmen um.
Bei einer „normalen“ Drehstuhluntersuchung werden aber immer beide Gleichgewichtsorgane gemeinsam geprüft! Es ist dann nicht möglich herauszufinden, welches der beiden Labyrinthe gestört ist. Allerdings ist es sehr wohl möglich herauszufinden, ob die Rechts- und die Linksnystagmen in der Stärke gleich oder unterschiedlich sind. Unterschiedliche Stärken deuten auf Störungen in den höheren Rechenzentren des Gleichgewichtssystems hin. Will man auch noch die Labyrinthe einzeln testen, dann ist ein viel größerer Aufwand bei den Drehstühlen erforderlich! Dann muss man die Drehachse außermittig („exzentrisch“) legen! Am besten stellt man die Drehstühle so ein, dass die Drehachse genau in einem Labyrinth liegt! Derartig aufwändige Drehstühle sind teuer und deshalb in HNO-Praxis praktisch nie vorhanden. Es sind Untersuchungsmethoden, die speziellen HNO-Kliniken (mit Schwerpunkt „Schwindeldiagnostik“) bzw. Universitätskliniken vorbehalten sind.
Aber es geht auch einfacher!
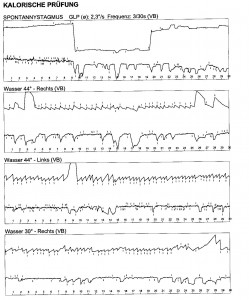
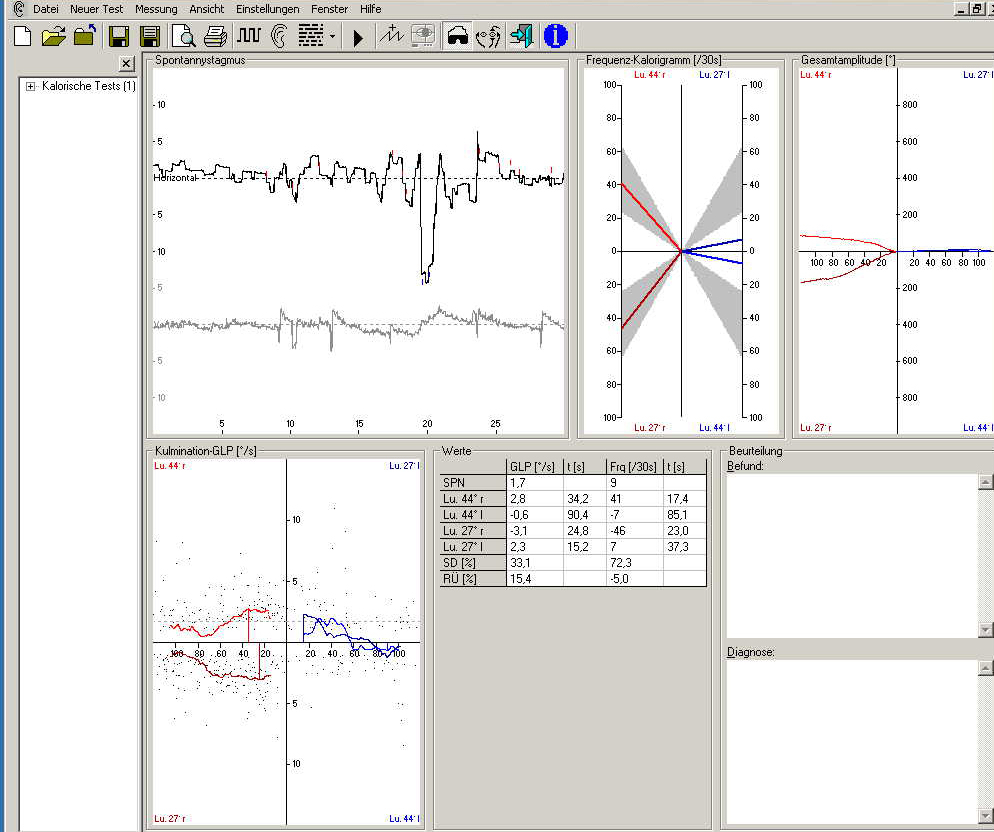
Thermische (calorische) Vestibularisprüfung Aus dem Physikunterricht der Mittelstufe wissen wir noch, dass warme Flüssigkeiten aufsteigen und kalte Flüssigkeiten absinken! Wenn ein liegender Patient seinen Kopf um 30 ° anhebt, dann steht sein „horizontaler Bogengang“ senkrecht. Führen wir dann dem Gleichgewichtsorgan Wärme zu (warmes Wasser, warme Luft), dann steigt die Flüssigkeit im äußeren Bogengangsanteil auf und im inneren Bogengangsanteil ab. Das Gehirn kann diesen thermischen Reiz nicht von einer Drehbewegung in Richtung des geprüften Ohres unterscheiden: Es entsteht in beiden Fällen ein Nystagmus in Richtung des geprüften Ohres! Kühlen wir das Gleichgewichtsorgan ab, dann kehrt sich die Nystagmusrichtung um. Es gilt ein einfacher Merkspruch: Beim Heißreiz schlägt der Nystagmus in die gleiche Richtung, beim Kaltreiz in die andere Richtung. Da wir zwei Gleichgewichtsorgane haben und jedes Gleichgewichtsorgan einmal warm und einmal kalt gereizt werden kann, haben wir 4 verschiedene thermische Untersuchungen zur Verfügung, die relativ einfach durchzuführen sind und die – besonders in Kombination mit automatischen Aufzeichnungsverfahren wie „ENG“ und „VOG“ – gute Diagnosemöglichkeiten bieten!
Aus dem Physikunterricht der Mittelstufe wissen wir noch, dass warme Flüssigkeiten aufsteigen und kalte Flüssigkeiten absinken! Wenn ein liegender Patient seinen Kopf um 30 ° anhebt, dann steht sein „horizontaler Bogengang“ senkrecht. Führen wir dann dem Gleichgewichtsorgan Wärme zu (warmes Wasser, warme Luft), dann steigt die Flüssigkeit im äußeren Bogengangsanteil auf und im inneren Bogengangsanteil ab. Das Gehirn kann diesen thermischen Reiz nicht von einer Drehbewegung in Richtung des geprüften Ohres unterscheiden: Es entsteht in beiden Fällen ein Nystagmus in Richtung des geprüften Ohres! Kühlen wir das Gleichgewichtsorgan ab, dann kehrt sich die Nystagmusrichtung um. Es gilt ein einfacher Merkspruch: Beim Heißreiz schlägt der Nystagmus in die gleiche Richtung, beim Kaltreiz in die andere Richtung. Da wir zwei Gleichgewichtsorgane haben und jedes Gleichgewichtsorgan einmal warm und einmal kalt gereizt werden kann, haben wir 4 verschiedene thermische Untersuchungen zur Verfügung, die relativ einfach durchzuführen sind und die – besonders in Kombination mit automatischen Aufzeichnungsverfahren wie „ENG“ und „VOG“ – gute Diagnosemöglichkeiten bieten!
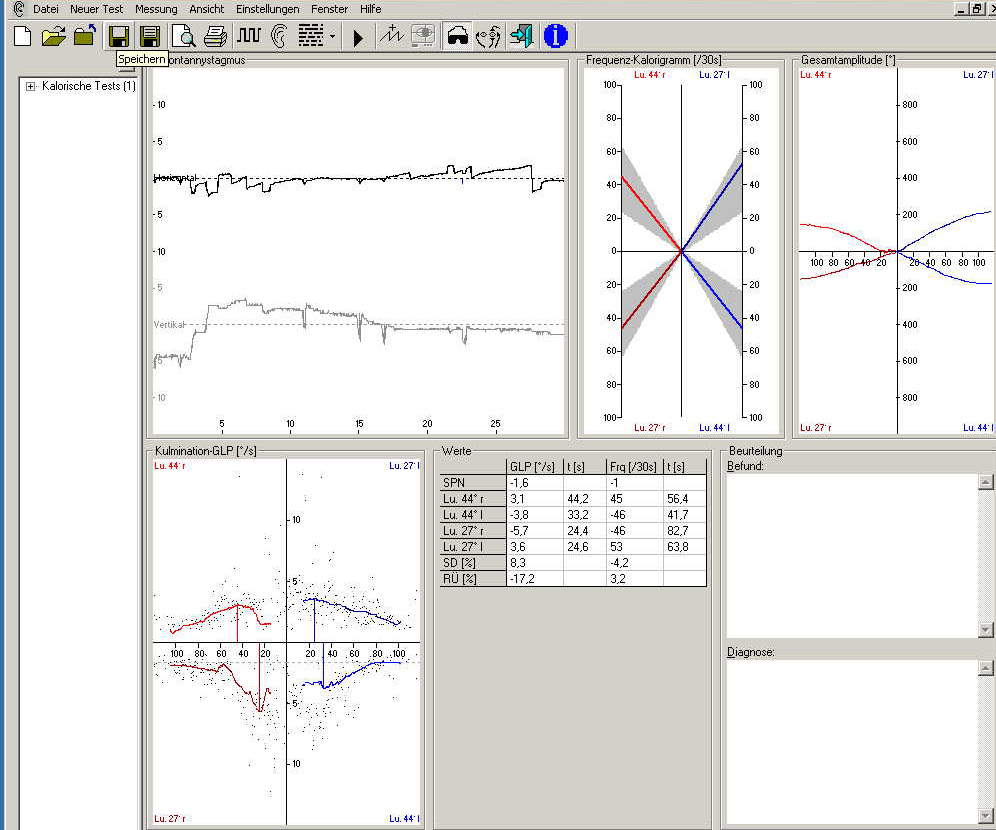
Man kann zum Beispiel sehr gut Seitendifferenzen zwischen den Labyrinthen erkennen und feststellen, welches Labyrinth das schlechter erregbare – kranke – Labyrinth ist. Aber ebenso gut kann man erkennen, ob die Rechtsnystagmen stärker sind oder die Linksnystagmen! Und man kann erkennen, ob das „Richtungsüberwiegen“ einer Nystagmusrichtung auf eine „Enthemmung“ der überwiegenden Nystagmen oder eine „Hemmung“ der anders gerichteten Nystagmen beruht! Und das alles lässt wiederum Rückschlüsse auf die Läsionen zu und auf den Ort der Schädigung.
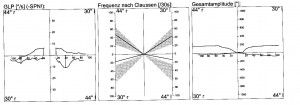
Um die Nystagmusstärke zu beurteilen, hat man drei verschiedene Messwerte zur Verfügung. Man kann die „Nystagmusfrequenz“ bestimmen: das ist die Zahl der Nystagmusschläge in den 30 Sekunden, in denen die Reaktion am heftigsten ist. Dann kann man noch die „Geschwindigkeit der langsamen Phase“ („GLP“) bestimmen: der Wert wird in Grad pro Sekunde (°/s) angegeben. Und man kann die sogenannte „Gesamtamplitude“ bestimmen: das ist die Augenabweichung insgesamt, wobei die Nystagmusrücksprünge herausgerechnet werden und so eine freie Drehmöglichkeit der Augen im Kopf simuliert wird. Trägt man die Messwerte des rechten Ohres links und die des linken Ohres rechts ein, dann hat man die gleiche Situation, wenn man dem Patienten gegenübersitzt der der Patient den Arzt anschaut. Trägt man dann noch die Warmreizung rechts und die Kaltreizung links nach oben ein – und die beiden anderen nach unten – dann zeigen die Rechtsnystagmen nach oben und die Linksnystagmen nach unten. Wenn wir jetzt noch die 4 Normbereiche der 4 thermischen Reizungen grau einfärben, dann haben wir das berühmte „Schmetterlings-Schema“ – ganz einfach, weil es ein bisschen wie ein Schmetterling von oben aussieht.
Kopfimpulstest (KIT) nach Halmagyi Eine moderne Untersuchungsmethode der Bogengänge nutzt den „Vestibulo-Oculären-Reflex“ genial aus! Eine kurze, schnelle Kopfdrehung zur Seite („Kopfimpuls“) aktiviert sofort den entsprechenden Bogengang und dieser wiederum die entsprechenden Augenmuskeln. Die Augen springen sofort zurück zum Ausgangspunkt. Das geschieht bei Gesunden so schnell, dass das Auge des Untersuchers diesen Vorgang nicht beobachten kann. Ist ein Bogengang ausgefallen, dann ist der Reflex unterbrochen. Eine kurze, schnelle Kopfdrehung zur kranken Seite wird nicht „reflektorisch“ ausgeglichen: Die Augen des Patienten drehen sich mit dem Kopf und schauen anschließend in eine andere Richtung. „Irgendwann“ (nach ein paar „langen“ Millisekunden!) merkt das Gehirn des Patienten, dass sich das Bild geändert hat. Der Punkt, den die Augen fixieren sollten, ist verschwunden! Jetzt beginnt eine Art „Suchvorgang“: Die Augen springen etwas zurück, in der Hoffnung, den Punkt wiederzufinden. War die Rückstellbewegung zu klein, wiederholt sich der Vorgang: Optische Kontrolle, Rücksprung, optische Kontrolle, Rücksprung … Erstens ist dieser ganze Vorgang viel langsamer als die reflektorische Bildstabilisierung durch den VOR und zweitens kann der Untersucher die vielen kleinen Zitterbewegungen der Augen oftmals sehen: sie heißen „Saccaden“ (eigentlich sind Saccaden auch Nystagmen, aber beim VOR hat sich der Name „Saccaden“ eingebürgert). Saccaden, die man als Untersucher sehen kann, heißen „ouvert“ Saccaden (= offen sichtbar). Es gibt aber auch Saccaden, die so schnell sind und derartig vom Kopfimpuls überlagert sind, dass man sie nicht sehen kann, heißen „covert“ Saccaden. Covert Saccaden kann man nur technisch sichtbar machen.
Eine moderne Untersuchungsmethode der Bogengänge nutzt den „Vestibulo-Oculären-Reflex“ genial aus! Eine kurze, schnelle Kopfdrehung zur Seite („Kopfimpuls“) aktiviert sofort den entsprechenden Bogengang und dieser wiederum die entsprechenden Augenmuskeln. Die Augen springen sofort zurück zum Ausgangspunkt. Das geschieht bei Gesunden so schnell, dass das Auge des Untersuchers diesen Vorgang nicht beobachten kann. Ist ein Bogengang ausgefallen, dann ist der Reflex unterbrochen. Eine kurze, schnelle Kopfdrehung zur kranken Seite wird nicht „reflektorisch“ ausgeglichen: Die Augen des Patienten drehen sich mit dem Kopf und schauen anschließend in eine andere Richtung. „Irgendwann“ (nach ein paar „langen“ Millisekunden!) merkt das Gehirn des Patienten, dass sich das Bild geändert hat. Der Punkt, den die Augen fixieren sollten, ist verschwunden! Jetzt beginnt eine Art „Suchvorgang“: Die Augen springen etwas zurück, in der Hoffnung, den Punkt wiederzufinden. War die Rückstellbewegung zu klein, wiederholt sich der Vorgang: Optische Kontrolle, Rücksprung, optische Kontrolle, Rücksprung … Erstens ist dieser ganze Vorgang viel langsamer als die reflektorische Bildstabilisierung durch den VOR und zweitens kann der Untersucher die vielen kleinen Zitterbewegungen der Augen oftmals sehen: sie heißen „Saccaden“ (eigentlich sind Saccaden auch Nystagmen, aber beim VOR hat sich der Name „Saccaden“ eingebürgert). Saccaden, die man als Untersucher sehen kann, heißen „ouvert“ Saccaden (= offen sichtbar). Es gibt aber auch Saccaden, die so schnell sind und derartig vom Kopfimpuls überlagert sind, dass man sie nicht sehen kann, heißen „covert“ Saccaden. Covert Saccaden kann man nur technisch sichtbar machen.
 Ein technisches
Ein technisches  Untersuchungsgerät, welches die Saccaden der Augen nach einem Kopfimpuls messen kann, muss hohe Ansprüche erfüllen! Erstens muss es eine Kamera besitzen, um die Saccaden aufzeichnen zu können. Diese Kamera muss schnell sein: 24 Bilder pro Sekunde reichen nicht! Es müssen mehr als 150 Bilder pro Sekunde sein! Zweitens muss der Kopfimpuls gemessen werden. Dazu benötigt man „Gyroskope“ (Beschleunigungsmessgeräte, wie sie u. a. auch in Navigationsgeräten oder modernen Smartphones verbaut sind). Die „normalen“ Gyroskope reichen nicht aus: Sie sind zu langsam! Auch das Gyroskop muss den Kopfimpuls etwa 150 mal pro Sekunde messen. Lange Zeit gab es weder derartige Kameras noch derartige Gyroskope. Inzwischen gibt es sie und die modernen Messgeräte für den „Kopfimpulstest nach Halmagyi“ („KIT“ oder englisch „HIT“ für „head impulse test“) haben Einzug in die Vestibularisdiagnostik gehalten. Die statistischen Methoden, um aus mehreren Einzelmessungen sichere Ergebnisse – und keine Zufallsergebnisse! – zu liefern, sind schon länger im Einsatz; allerdings: Ohne Computer geht es nicht!
Untersuchungsgerät, welches die Saccaden der Augen nach einem Kopfimpuls messen kann, muss hohe Ansprüche erfüllen! Erstens muss es eine Kamera besitzen, um die Saccaden aufzeichnen zu können. Diese Kamera muss schnell sein: 24 Bilder pro Sekunde reichen nicht! Es müssen mehr als 150 Bilder pro Sekunde sein! Zweitens muss der Kopfimpuls gemessen werden. Dazu benötigt man „Gyroskope“ (Beschleunigungsmessgeräte, wie sie u. a. auch in Navigationsgeräten oder modernen Smartphones verbaut sind). Die „normalen“ Gyroskope reichen nicht aus: Sie sind zu langsam! Auch das Gyroskop muss den Kopfimpuls etwa 150 mal pro Sekunde messen. Lange Zeit gab es weder derartige Kameras noch derartige Gyroskope. Inzwischen gibt es sie und die modernen Messgeräte für den „Kopfimpulstest nach Halmagyi“ („KIT“ oder englisch „HIT“ für „head impulse test“) haben Einzug in die Vestibularisdiagnostik gehalten. Die statistischen Methoden, um aus mehreren Einzelmessungen sichere Ergebnisse – und keine Zufallsergebnisse! – zu liefern, sind schon länger im Einsatz; allerdings: Ohne Computer geht es nicht!
Endlich können wir die Reflexantworten (oder eben das Fehlen derselben) des VOR mit dem KIT registrieren und diagnostische Hinweise erhalten. Von besonderem Vorteil ist es, dass nicht nur die beiden horizontalen Bogengänge einzeln überprüft werden können, sondern auch die beiden vorderen vertikalen und die beiden hinteren vertikalen Bogengänge. Die 6 Bogengänge (3 pro Seite) heißen RL (rechts lateral = rechts seitlich = rechts horizontal), LL (links lateral), RA (rechts anterior = rechts vorn), LA (links anterior), RP (rechts posterior = rechts hinten) und LP (links anterior). Dabei stehen immer zwei Bogengänge aus beiden Gleichgewichtsorganen parallel zueinander und alle drei Bogengänge einer Seite stehen paarweise aufeinander senkrecht. Es ergeben sich drei Ebenen, die von den Bogengängen „auf Drehbewegungen überwacht“ werden. Die Ebenen heißen RLLL, RALP und LARP. – Die Namen verdeutlichen noch mal, dass der rechte vordere (RA) Bogengang und der linke hintere (LP) parallel verlaufen: RALP. Und der linke vordere Bogengang verläuft zum rechten hinteren Bogengang parallel: LARP. Kopfimpulse in jeder dieser 3 Ebenen können Defizite in jedem einzelnen der 6 Bogengänge entdecken!
Den Gleichgewichtsnerv kann man übrigens auch noch durch Hörprüfungen untersuchen: Wie wir oben schon gelesen haben, teilen sich ja Innenohr und Labyrinth den Nerven! Eine Erkrankung des Nerven wirkt sich meistens auch auf das Hörvermögen aus!
Und hohe Lautstärken können sogar direkt das Labyrinth reizen! Bei hohen Lautstärken zucken die Halsmuskeln reflektorisch etwas zusammen; dieser Reflex wird nicht vom Innenohr, sondern vom Labyrinth ausgelöst. Auch diesen Reflex kann man elektrophysiologisch (wie bei einer BERA-Untersuchung) untersuchen. Die Reflexantworten heißen „VEMP“ („Vestibulär evozierte myogene Potenziale“). Für die VEMPs sind spezielle Untersuchungsgeräte erforderlich.
Die moderne HNO-Medizin bietet insgesamt ein großes Arsenal an Untersuchungsmethoden – insbesondere auch für das Gleichgewichtssystem. Einige dieser Methoden sind so aufwändig, dass sie nur in auf Gleichgewichtsstörungen spezialisierten Praxen, Kliniken oder Universitätskliniken angeboten werden. Die hier vorgestellten Methoden sind nicht alles, was wir haben! Aber diese Methoden reichen für die allermeisten Fälle aus!
Wenn Sie einen Termin für die Vestibularisprüfung bekommen haben:
Der Zeitbedarf für diese Untersuchung ist nicht gering: Jede thermische Reizung dauert 30 Sekunden und anschließend wird noch über eine Zeitdauer von 2 Minuten der Nystagmus aufzeichnet. Bei insgesamt 4 thermischen Reizungen (zwei Seiten mit je zwei Temperaturen) sind das allein 10 Minuten Untersuchungsdauer. Man kann aber die Reizungen nicht unmittelbar hintereinander durchführen: Schließlich brauchen die Gleichgewichtsorgane noch einige Minuten, um wieder in den Ausgangszustand zurück zu gelangen. Außerdem haben wir schon gesagt, dass eine Hörprüfung zur Gleichgewichtsprüfung gehört. Auch die Hörprüfung braucht Zeit. Wenn man sicherheitshalber dann noch ein paar Minuten Wartezeit einkalkuliert, dann kommt man auf einen Zeitbedarf für die Vestibularisprüfung von einer bis eineinhalb Stunden allein für eine Patientin / einen Patienten. Allein schon aus organisatorischen Gründen ist es also nicht möglich, quasi „notfallmäßig“ jeden Patienten mit akutem Schwindel sofort mit einer thermischen Vestibularisprüfung zu untersuchen; es gibt aber noch viel gewichtigere Gründe, die in der zu hohen Patientenbelastungen einer thermischen Untersuchung im Schwindelanfall liegen. Ist das schlimm? Nein! Bei akutem Labyrinthausfall sieht man ja einen Spontannystagmus – und der allein kann schon zur Diagnose führen! Außerdem haben wir ja noch den Kopfimpulstest („KIT“), den man auch im akuten Schwindelanfall durchführen kann!